Myślenie: W normalnych warunkach fizjologicznych
1. Dlaczego krew płynąca w naczyniach krwionośnych nie ulega krzepnięciu?
2. Dlaczego uszkodzone naczynie krwionośne po urazie może przestać krwawić?
Odpowiadając na powyższe pytania rozpoczynamy dzisiejszy kurs!
W normalnych warunkach fizjologicznych krew przepływa przez ludzkie naczynia krwionośne i nie wylewa się poza nie, powodując krwawienie, ani nie koaguluje w naczyniach krwionośnych, powodując zakrzepicę. Głównym powodem jest to, że organizm ludzki posiada złożone i doskonałe funkcje hemostatyczne i antykoagulacyjne. Gdy te funkcje zawodzą, organizm ludzki jest narażony na ryzyko krwawienia lub zakrzepicy.
1. Proces hemostazy
Wszyscy wiemy, że proces hemostazy w organizmie człowieka polega najpierw na skurczu naczyń krwionośnych, a następnie na adhezji, agregacji i uwalnianiu różnych substancji prokoagulacyjnych z płytek krwi, tworząc miękkie zatory płytkowe. Proces ten nazywa się hemostazą jednoetapową.
Co jednak ważniejsze, aktywuje układ krzepnięcia, tworzy sieć fibryny i ostatecznie tworzy stabilny skrzep. Proces ten nazywa się hemostazą wtórną.
2. Mechanizm krzepnięcia
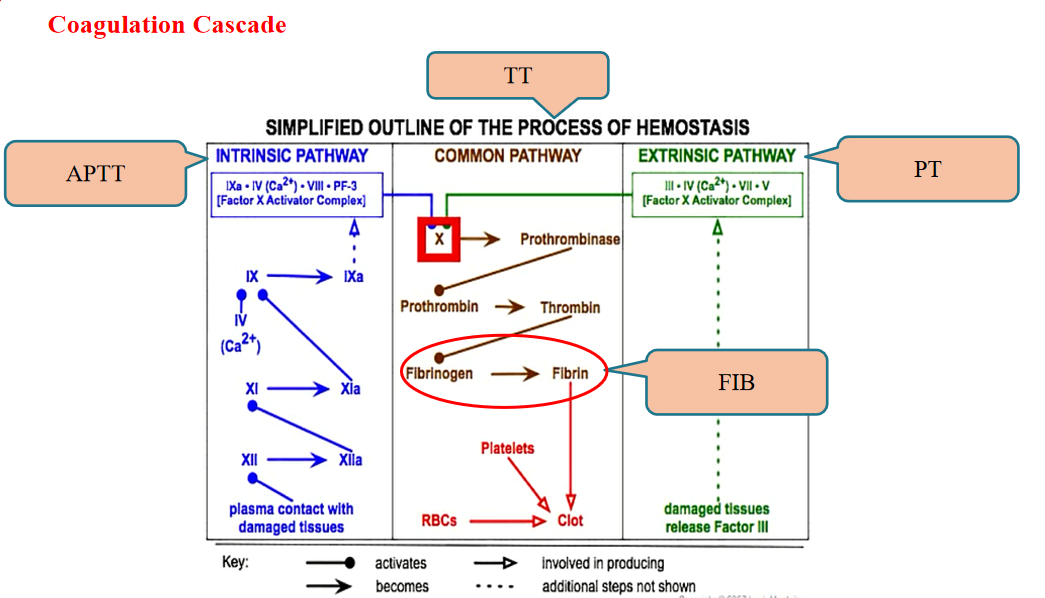
Krzepnięcie krwi to proces, w którym czynniki krzepnięcia są aktywowane w określonej kolejności, aby wytworzyć trombinę, a następnie fibrynogen jest przekształcany w fibrynę. Proces krzepnięcia można podzielić na trzy podstawowe etapy: tworzenie kompleksu protrombinazy, aktywację trombiny i produkcję fibryny.
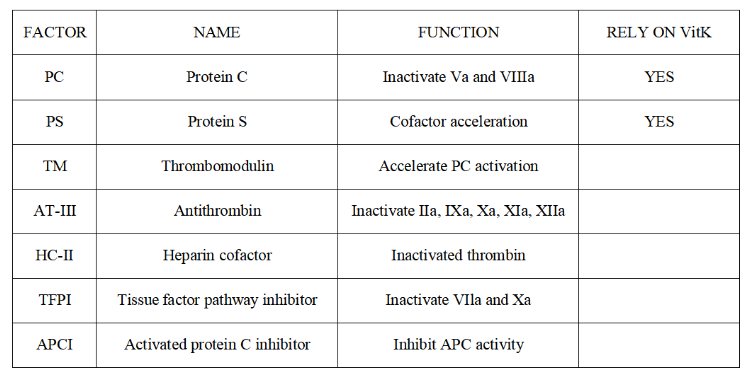
Czynniki krzepnięcia to zbiorcza nazwa substancji bezpośrednio zaangażowanych w krzepnięcie krwi w osoczu i tkankach. Obecnie istnieje 12 czynników krzepnięcia oznaczonych cyframi rzymskimi, a mianowicie czynniki krzepnięcia Ⅰ–XⅢ (czynniki VI nie są już uważane za niezależne czynniki krzepnięcia), z wyjątkiem czynnika Ⅳ. Występuje on w formie jonowej, a pozostałe to białka. Produkcja czynników Ⅱ, Ⅶ, Ⅸ i Ⅹ wymaga udziału witaminy K.
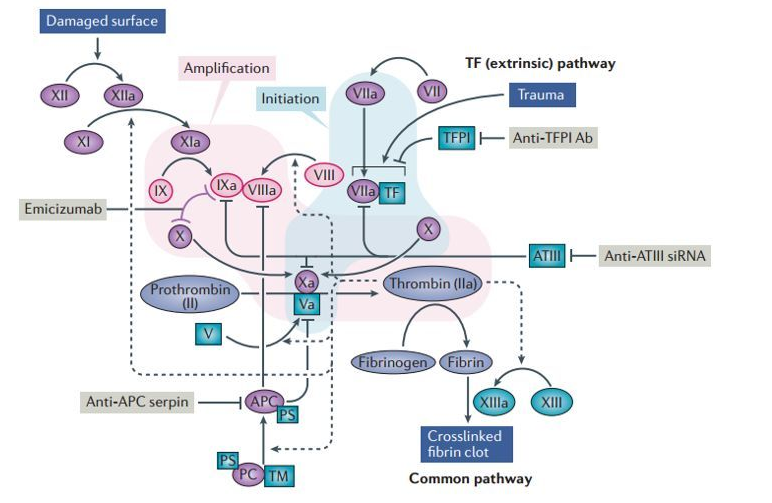
Biorąc pod uwagę różne metody inicjacji i zaangażowane czynniki krzepnięcia, ścieżki generowania kompleksów protrombinazy można podzielić na endogenne i egzogenne ścieżki krzepnięcia.
Endogenna droga krzepnięcia krwi (powszechnie stosowany test APTT) oznacza, że wszystkie czynniki biorące udział w krzepnięciu krwi pochodzą z krwi, a proces ten zwykle jest inicjowany przez kontakt krwi z ujemnie naładowaną powierzchnią ciała obcego (np. szkłem, kaolinem, kolagenem itp.). Proces krzepnięcia inicjowany przez ekspozycję na czynnik tkankowy nazywa się egzogenną drogą krzepnięcia (powszechnie stosowany test PT).
Kiedy organizm znajduje się w stanie patologicznym, endotoksyna bakteryjna, dopełniacz C5a, kompleksy immunologiczne, czynnik martwicy nowotworu itp. mogą stymulować komórki śródbłonka naczyniowego i monocyty do ekspresji czynnika tkankowego, inicjując w ten sposób proces krzepnięcia, powodując rozlane wykrzepianie wewnątrznaczyniowe (DIC).
3.Mechanizm przeciwzakrzepowy
a. Układ antytrombinowy (AT, HC-Ⅱ)
b. Układ białka C (PC, PS, TM)
c. Inhibitor szlaku czynnika tkankowego (TFPI)
Funkcja: Zmniejsza tworzenie się fibryny i poziom aktywacji różnych czynników krzepnięcia.
4. Mechanizm fibrynolizy
Podczas krzepnięcia krwi, PLG jest aktywowany do PL pod wpływem t-PA lub u-PA, co sprzyja rozpuszczaniu fibryny i tworzeniu proto-produktów degradacji fibryny (FDP), a usieciowana fibryna jest degradowana jako specyficzny produkt, zwany D-dimerem. Aktywacja układu fibrynolitycznego dzieli się głównie na wewnętrzną ścieżkę aktywacji, zewnętrzną ścieżkę aktywacji i zewnętrzną ścieżkę aktywacji.
Wewnętrzna droga aktywacji: Jest to droga PL, która powstaje w wyniku rozszczepienia PLG przez endogenną drogę krzepnięcia, co stanowi teoretyczną podstawę wtórnej fibrynolizy. Zewnętrzna droga aktywacji: Jest to droga, w której t-PA uwalniany z komórek śródbłonka naczyniowego rozszczepia PLG, tworząc PL, co stanowi teoretyczną podstawę pierwotnej fibrynolizy. Egzogenna droga aktywacji: Leki trombolityczne, takie jak SK, UK i t-PA, które dostają się do organizmu człowieka ze świata zewnętrznego, mogą aktywować PLG do PL, co stanowi teoretyczną podstawę terapii trombolitycznej.
W rzeczywistości mechanizmy zaangażowane w układy krzepnięcia, antykoagulacji i fibrynolizy są złożone i istnieje wiele powiązanych ze sobą testów laboratoryjnych, ale powinniśmy zwrócić szczególną uwagę na dynamiczną równowagę między tymi układami, która nie może być ani za silna, ani za słaba.


 Wizytówka
Wizytówka Chiński WeChat
Chiński WeChat